Болезнь Меньера
Болезнь Меньера представляет собой «идиопатический синдром эндолимфатического гидропса». Она встречается чаще, чем казалось до сих пор! Распространенность ее колеблется от 43 до 218 случаев на 100000, в зависимости от страны и диагностических критериев. Приступы продолжаются от 15 минут до нескольких часов и могут происходить ежедневно, раз в неделю, раз в месяц, раз в год и даже реже.
Во время приступа у пациента возникает тиннитус (шум в ухе) и потеря слуха в пораженном ухе. Потеря слуха на ранней стадии заболевания флюктуирует. Приступ может быть спровоцирован шумом. В промежутках между приступами может также наблюдаться диплакузия. Сопутствующими симптомами заболевания часто являются рвота, учащенное сердцебиение и слабость.
Определение
Болезнь Меньера представляет собой «идиопатический синдром эндолимфатического гидропса» (согласно определению Комитета по слуху и равновесию (Committee of Hearing and Equilibrium) Американской Академии отоларингологии и хирургии органов головы и шеи (AAO-HNS)).
Эндолимфатический гидропс связан с повторяющимся спонтанным эпизодическим вертиго и ухудшением слуха, ощущением переполненности в пораженном ухе и тиннитусом. Причина болезни неизвестна.

Этиология
Причина заболевания неизвестна, но есть ряд предполагаемых причин, в частности:
- Генетические факторы
- Аллергия
- Сосудистая этиология – например, мигрень
- Инфекции
- Иммунологические факторы
Болезнь Меньера почти никогда не наблюдается постоянно, симптомы ее могут меняться. Однако лечение пациентов, страдающих этим заболеванием, может быть вполне успешным.
Общие сведения
Уровень заболеваемости колеблется от 4.3 на 100.000 в Финляндии до 27 на 100.000 в Италии. Распространенность - от 43.2 на 100.000 в Финляндии до 218,2 в Рочестере (Миннесота, США). Эти цифры в значительной степени зависят от критериев, используемых при постановке диагноза.
Заболеваемость болезнью Меньера среди мужчин и женщин одинакова. Чаще встречается у состоящих в браке, чем у одиноких людей. У женщин начало заболевания приходится на период от 30 до 40 лет, у мужчин – в возрасте от 40 до 50.
Болезнь Меньера может поражать и оба уха, но чаще бывает односторонней. Двусторонней она бывает примерно в 15-20% случаев, однако оценки на этот счет весьма различны и могут отличаться друг от друга на целых 50% (здесь имеет место корреляция с продолжительностью заболевания: чем она больше, тем с большей вероятностью будет поражено и второе ухо).
Симптомы и признаки
Течение болезни Меньера:
- Продромальные симптомы
- Приступ
- Последствия
- Ремиссия
Продромальные симптомы
Приступу может предшествовать ряд продромальных симптомов, т.е. предвестников – точно так же, как перед приступом мигрени или эпилептическим припадком.
- Может возникнуть чувствительность уха к сильному шуму, который будет беспокоить человека сильнее обычного.
- Меняется или усиливается тиннитус.
- Ухудшается слух.
- Сильно ухудшается общее состояние (качество жизни).
- Пациент испытывает легкое головокружение и неустойчивость.
- Эти симптомы – как каждый в отдельности, так и в различных сочетаниях, - могут быть предвестниками приступа.
Приступ
- Вертиго
- Ухудшение слуха
- Тиннитус и диплакузия
- Ощущение давления в ухе
- Сопутствующие симптомы
Вертиго
При болезни Меньера вертиго появляется без каких-либо провоцирующих поводов. Если пациент уже чувствует головокружение, то движения головой часто вызывают ухудшение самочувствия.
Пациенту кажется, что пространство вокруг него вращается, либо он сам вертится в пространстве – как правило, в горизонтальной плоскости. Вертиго обычно имеет четко выраженные начало и конец и может продолжаться от нескольких минут до нескольких часов. Вертиго, продолжающееся более 24 часов, может не иметь отношения к болезни Меньера и быть обусловленным другими нарушениями функций вестибулярного аппарата - такими как лабиринтит (воспаление внутреннего уха) или вестибулярный нейронит (воспаление вестибулярного нерва). Оба этих заболевания вызывают сильное вертиго, продолжающееся более 24 часов.
Ухудшение слуха
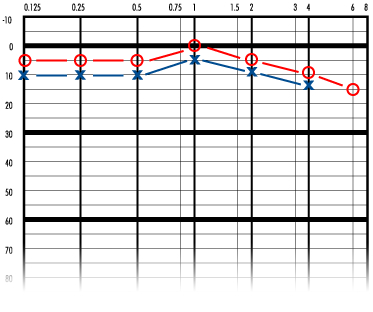
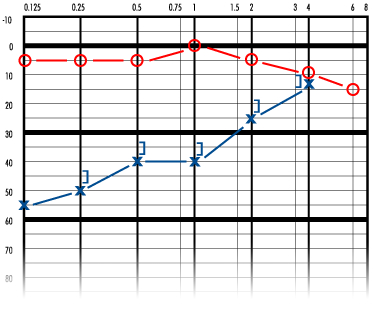
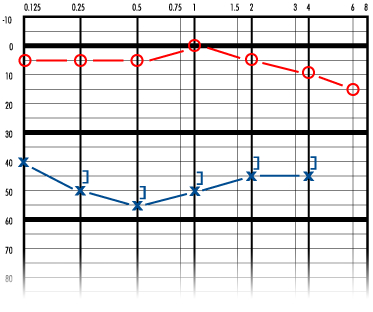
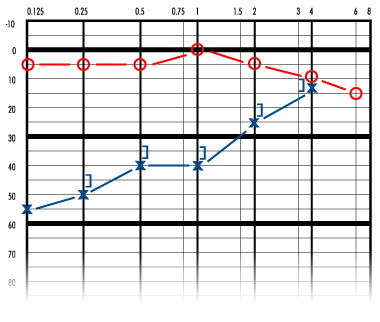
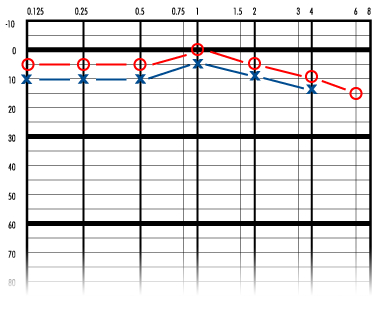
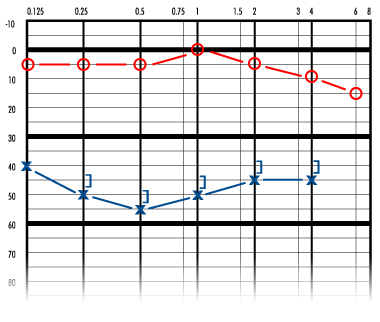
Первично ухудшение слуха в пораженном ухе флюктуирует. Во время первого приступа слух ухудшается, но может постепенно нормализоваться. Потеря слуха является нейросенсорной. В начале заболевания ухудшение слуха касается тихих звуков. По мере прогрессирования заболевания слух, как правило, неуклонно ухудшается, стабилизируясь в диапазоне примерно 50-60 дБ, и через 5-10 лет после начала заболевания способность слышать речь устанавливается на уровне 50-60%. ,
Если такая потеря слуха поражает оба уха, то пациенту в повседневной жизни необходим слуховой аппарат. Следует отметить, что уровень потери слуха необязательно пропорционален интенсивности вертиго. Потеря слуха у пациента может быть очень значительной, а вертиго при этом довольно слабым, и наоборот: небольшая потеря слуха может сопровождаться достаточно сильным вертиго. Ухо, пораженное болезнью Меньера, часто бывает чувствительным к громкому шуму, даже в промежутках между приступами.
Тиннитус и диплакузия
Тиннитусом называется звон, шипение или резкое звяканье в ухе. Этот термин охватывает все звуки в ухе, не имеющие отношения к внешним источникам, и при болезни Меньера эти звуки могут напоминать как звон церковных колоколов (вспомним Мартина Лютера), так и просто легкое шипение. Во время приступов тиннитус обычно усиливается, потом постепенно слабеет. Небольшой и даже довольно сильный тиннитус в пораженном ухе может быть постоянным.
Диплакузия – это когда человек слышит звук голоса искаженно.
Чувство давления в ухе
Во время приступа более 50% пациентов чувствуют давление в пораженном ухе или с одной стороны головы. Некоторые описывают это ощущение как боль в ухе или в области уха. В этом случае можно подозревать повреждение тройничного нерва или расстройство ЦНС.
Сопутствующие симптомы
Тошнота, рвота, учащенное сердцебиение, раздражение, затуманенность зрения, страх, потеря чувства уверенности в себе и т.д. Во время приступа ложная информация, поступающая от внутреннего уха, может вызвать раздражение рвотного центра мозга. В результате возникает тошнота, а иногда и рвота. Вследствие автономной нейростимуляции появляются также холодный пот, тревога, учащение пульса и дыхания. Эти симптомы могут увеличить продолжительность приступа и привести к страху перед последующими приступами.
Продолжительная тошнота и рвота могут вызвать нарушение жидкостного баланса в организме. Нистагм, связанный с приступом, вызывает затуманенность зрения и соответствующее дрожание объектов. Поэтому, если держать глаза открытыми, то это может усилить чувство тошноты, особенно когда приступ в наиболее острой стадии. С другой стороны, если глаза открыты, то с нистагмом можно справиться, фиксируя взгляд в одной точке и, тем самым, ослабляя ощущение вертиго.
Последствия
После приступа многие пациенты чувствуют сильную слабость – ведь, чтобы удержать равновесие во время приступа, им пришлось потратить много энергии. У таких пациентов наблюдаются симптомы, напоминающие алкогольное похмелье (ПАН-II). Некоторые испытывают головную боль, некоторые – расстройство желудка.
Ремиссия
Сигналы, поступающие в вестибулярный центр во время приступа, аномальны. Когда приступ проходит, они нормализуются. Сигналы после приступа не могут достигать уровня тех, что были до приступа. Поэтому сочетание визуальных сигналов и проприоцепции может отличаться от того, что ожидает получить вестибулярный центр. Это приводит к ощущению противоречия и тошноте. Мозг пытается адаптироваться к новой ситуации, и фаза привыкания может длиться 2-3 дня. С возрастом ее продолжительность возрастает.
После приступа пациенты, как правило, чувствуют усталость – ведь во время приступа им приходилось делать дополнительные мускульные усилия, чтобы сохранить равновесие. Помимо чувства усталости это может привести также к мышечным болям, особенно в области шеи.
Естественная динамика и прогноз при болезни Меньера:
Естественная динамика болезни очень различна – формы бывают от легкой до тяжелой. Примерно в 30% случаев болезнь начинается с классического периода вертиго, сопровождающегося тиннитусом или чувством переполненности в ухе, ухудшением слуха и стимуляцией вагальных рефлексов, таких как тошнота и рвота. У остальной части пациентов это состояние может начинаться с флюктуирующей потери слуха или тиннитуса. Иногда первым признаком болезни может стать идиопатическая нейросенсорная потеря слуха, известная также под названием «внезапная глухота», а прочие основные симптомы могут проявиться только спустя несколько лет.
Обычно болезнь Меньера начинается с одной стороны. В ходе заболевания симптомы могут развиться также и в другом ухе. Вероятность двустороннего поражения возрастает по мере продолжительности болезни и, по разным оценкам, колеблется в диапазоне от 10% до 50% случаев. Примерно через 10 лет после первого приступа заболевания продолжающееся ухудшение слуха приводит к тому, что порог слышимости становится равным 50-60дБ, способность расслышать речь - на уровне 50-60%, и калорический ответ уменьшается до уровня примерно 50% от нормального. Несмотря на то, что потеря слуха может быть довольной значительной, сама по себе болезнь приводит к полной глухоте крайне редко.
Зачастую наиболее неприятным симптомом этого заболевания является вертиго. На ранних стадиях болезни типичны приступы вращательного вертиго. В промежутках между приступами вертиго может иметь место позиционное вертиго. По мере прогрессирования заболевания приступы вертиго зачастую становятся более слабо выраженными или проходят совсем, но потом у пациента появляется чувство неустойчивости, особенно в темноте.
Диагностика болезни Меньера
Подробная история болезни
Должны присутствовать следующие симптомы: повторяющееся пароксизмальное вертиго, тиннитус, флюктуирующее ухудшение слуха и очень частое ощущение давления в ухе. Если у пациента имеют место эти симптомы, то диагноз – болезнь Меньера.
ЛОР-обследование
Результаты обследований уха, горла и носа должны быть нормальными.
Состояние черепного нерва
Функции черепных нервов, не считая слухового и вестибулярного, должны быть в норме. Если это не так, то вертиго или головокружение может объясняться центральными нарушениями.
Тест на равновесие и координацию
Шагающий тест Унтербергера, при пораженном лабиринте и нарушении функций вестибулярного аппарата пациент, маршируя на месте, поворачивается в сторону. Результаты пальценосовой пробы при болезни Меньера нормальны, но из-за сильного вертиго они могут ухудшиться. Если есть возможность, рекомендуется исследовать нистагм в темноте с помощью очков Френцеля Обычно нистагм можно выявить во время приступа – по крайней мере, так называемый HSN (head-shaking nystagmus) - т.е. нистагм, вызванный синусоидальным движением головы.
ПРИМЕЧАНИЕ: Чтобы исключить ДППВ, при котором нистагм при определенных положениях головы (чаще всего когда пациент лежит на боку) становится явным, можно провести обследование нистагма (тест Холлпайка или обследование горизонтального полукружного канала).
Тесты на глухоту
Аудиограмма
Первоначально ухудшение слуха касается низких частот, а после приступа ситуация нормализуется или почти нормализуется. Затем слух ухудшается до порога в 50-60дБ и более не флюктуирует.
Дополнительные исследования в отдельных случаях. Для измерения функционального состояния здорового и пораженного лабиринтов, а также движения глазных яблок – например, нистагма, - проводится ЭНГ (электронистагмография). О болезни Меньера она информации практически не дает, особенно на ранних стадиях заболевания. Использовать этот метод можно для того, чтобы исключить нарушения функций ЦНС. Это исследование не инвазивно.
Тест-ответ слухового отдела ствола мозга (известный как ABR или BSER), или аудиометрию слухового отдела ствола мозга, можно использовать для того, чтобы исключить нарушения функций ЦНС.
ЭКохГ (электрокохлеография) – это инвазивное и затратное по времени исследование, которое можно провести в том случае, если иным образом диагноз поставить невозможно. ЭКохГ является более надежным показателем повышения эндолимфатического давления, чем глицериновый тест, который ранее использовался во многих клиниках. Но так как для проведения ЭКохГ необходимо введение в костную поверхность среднего уха через барабанную перепонку иглы-электрода, то использование этого метода даже в университетских клиниках, где есть возможность обеспечить специальный уход, в настоящее время ограничено.
Исследование с помощью ЯМР (ядерного магнитного резонанса) главным образом применяется для того, чтобы исключить нарушения функций ЦНС. Это стандартное обследование достаточной информации о болезни Меньера не дает. В будущем, по-видимому, будут использоваться суперточные ЯМР-сканеры, с помощью которых можно будет получить соответствующее изображение эндолимфатического пространства внутреннего уха.
Дифференциальная диагностика
- Вестибулярный нейронит
- Доброкачественное пароксизмальное позиционное вертиго
- Мигрень
- Акустическая невринома или вестибулярная шваннома, доброкачественная опухоль преддверно-улиткового нерва
- Внезапная глухота
- Пароксизмальное доброкачественное вертиго
Лечение болезни Меньера
Несмотря на то, что причина болезни Меньера неизвестна и какого-то специфического и абсолютно надежного средства излечения от нее не существует, есть несколько путей лечения этой болезни и ряд возможностей восстановить качество жизни пациентов. После того как приступ вертиго, связанный с болезнью Меньера, утихнет, пациенту необходимо приспособиться к ухудшившемуся притоку вестибулярной информации. В этом смысле очень хорошо помогает реабилитационная вестибулярная гимнастика.
Тяжелые симптомы заболевания наблюдаются лишь у 10% пациентов; остальные же могут продолжать вести нормальный образ жизни при минимальном медикаментозном лечении.
Варианты лечения:
Диета
- Соль, кофе и алкоголь, особенно при избыточном потреблении, могут усилить эндолимфатический гидропс.
- Сахар и кондитерские изделия могут спровоцировать приступ.
- Взаимодействие алкоголя с лекарственными препаратами может привести к непредсказуемым последствиям.
- Однако все люди разные. Диета не должна быть чрезмерно жесткой.
- Для здоровых в других отношениях людей ограничений в потреблении жидкости не требуется.

Медикаментозное лечение
Если приступы повторяются по нескольку раз в месяц или если они очень тяжелые и продолжительные, то, как правило, необходимо постоянное медикаментозное лечение. Если приступы редки – например, случаются всего несколько раз в году, - то зачастую постоянного медикаментозного лечения не требуется. Такое лечение не должно вызывать побочных эффектов. От тиннитуса лекарства обычно не помогают, а если и помогают, то могут вызывать чувство усталости.
Бетагистин (Бетасерк, Серк)
«Кохлеарная вазодилатация снижает давление во внутреннем ухе». Бетагистин вызывает кохлеарную вазодилатацию и оказывает влияние на нейронную активность...
Дозировка составляет от 8 до 16мг три раза в день ежедневно. Если по истечении трех месяцев какого-либо эффекта лечения не наблюдается, то продолжать его смысла нет. Лечение можно продолжать годами без всякого риска, так как побочные эффекты препарата минимальны. Противопоказания: феохромоцитома

Препараты от укачивания в транспорте
От тиннитуса и чувства заложенности ушей препараты от укачивания в транспорте помогают мало или не помогают вообще. Они в какой-то степени помогают от тошноты. Скополамин (Скоподерм) при болезни Меньера принимать нельзя. Меклизин, дименгидринат, дифенгидрамин могут помочь, но они вызывают усталость – по крайней мере, первично.

Антиэметики
При приступах вертиго можно временно принимать прометазин (Фенерган), прохлорперазин (Стеметил) или гликопиролат. Антиэметики нельзя рекомендовать для долговременной терапии, так как они могут вызывать экстрапирамидальные симптомы. Кроме того, антиэметики вызывают чувство усталости.

Седативные препараты
Бензодиазепины (диазепам, алпразолам, лоразепам, клоназепам) могут помочь, если пациент очень тревожен и напряжен. Эти препараты могут вызывать привыкание (зависимость). В идеале при болезни Меньера их принимать не следует. Среди побочных эффектов можно отметить чувство усталости, а при отмене препарата – тремор, трудности концентрации, повышенную чувствительность к свету и звуку, а также головокружения.
Гентамицин
Гентамицин - это ототоксичный антибиотик. Его действие основано, главным образом, на том, что он снижает продуцирование эндолимфатической жидкости и чувствительность сенсорных нейронов. Этот эффект препарата можно считать необратимым. Инъекция препарата производится в барабанную перепонку с помощью иглы, тимпанотомической трубочки или микрокатетера, который вводится в среднее ухо. Гентамицин через несколько часов всасывается внутренним ухом, где остается вплоть до 2 недель. Он вызывает угнетение функций внутреннего уха и избавляет от приступов головокружения примерно 90% пациентов. К сожалению, примерно у 33% пациентов при этом ухудшается слух. Если ухо слышит хорошо, то делать инъекции гентамицина в него не рекомендуется. Если первичная доза не дала должного эффекта, то лечение можно повторить. Воздействие на тиннитус минимально. После лечения гентамицином очень важно выполнить комплекс реабилитационных упражнений, направленных на восстановление чувства равновесия.
Лидокаин
Лидокаин, который первоначально использовался как местное обезболивающее и противоаритмический препарат, можно вводить в виде инъекций в среднее ухо (4% раствор), точно так же, как и гентамицин. Его действие слабее, чем у гентамицина, и оно обратимо. Риск потери слуха минимален или отсутствует вообще. Применение лидокаина может помочь на несколько лет.

Хирургическое вмешательство
При болезни Меньера хирургическое лечение показано в очень редких случаях. Под хирургическим вмешательством подразумевается уменьшение давления в мешочке во внутреннем ухе, перерезку вестибулярного нерва или деструкцию внутреннего уха. Хирургический подход сопряжен с риском глухоты. Деструкция внутреннего уха означает необратимое разрушение функций пораженного уха. Инъекции лекарственных препаратов менее рискованны, технически более просты, и их применение привело к существенному сокращению случаев хирургических вмешательств в последние годы.

Другие методы лечения
Баротерапия
Были проведены некоторые исследования лечебного воздействия высокого давления на пациентов, страдающих болезнью Меньера. Высокое давление применялось в барокамере или при помощи специального местного оборудования, передающего давление через тимпанотомическую трубочку в круглое окно, ведущее во внутреннее ухо. В одном из исследований, в котором участвовало 34 пациента, более чем половина из них отметили, что в продолжение нескольких недель после лечения тиннитус, чувство давления в ухе и частота приступов головокружения у них снизились. Долговременная эффективность лечения пока не продемонстрирована.